
La Lliga Reumatològica Catalana participó en el XPatient Congress
Hace unos días se celebró el XPatient Congress en Barcelona, en el cual, Elisenda de la Torre, presidenta de la Lliga Reumatològica Catalana, participó con una charla titulada: “La implicación de los pacientes en la evaluación de tecnologías sanitarias desde la perspectiva de una asociación europea de pacientes.”
A continuación os presentamos el contenido de esa charla.

¿Qué aportamos los pacientes a las evaluaciones?
Las personas que convivimos con una enfermedad acabamos, o deberíamos acabar, siendo compañeros de viaje. En muchos casos acabamos conviviendo con ella, adaptamos nuestra forma de hacer las cosas, nuestro entorno, familia, trabajo, etc. para poder seguir adelante con nuestra vida. Durante todo ese trayecto vamos aprendiendo y desaprendiendo muchas cosas y adquiriendo experiencia propia.
Pero, experiencia ¿en qué concretamente?
Según la OMS las áreas/esferas de calidad de vida son: física, psicológica, grado de independencia, relaciones sociales, entorno y valores personales/creencias[1], los dos últimos no se acostumbran a considerar cuando valoramos HTA la mayoría de las veces, pero si la incidencia en el resto..
Los pacientes pueden proporcionar información y perspectivas sobre el impacto de su enfermedad y los tratamientos en sus vidas diarias que no están disponibles en ninguna otra parte.
Los pacientes están en una posición única para describir los resultados que les importan, para cuestionar las presunciones sobre sus aspiraciones de salud y para informar en los procesos de HTA sobre los potenciales efectos positivos o negativos de las tecnologías nuevas y existentes, en su salud y en su capacidad de vivir y trabajar.
Nadie sabe mejor lo que significa vivir diariamente con una enfermedad que aquellos que la tienen – los pacientes, su familia y amigos que se preocupan con ellos. Este es el aspecto más importante con el que los pacientes y los grupos de pacientes pueden contribuir en el proceso de HTA.
¿Para qué participar?
Actualmente los modelos de salud están cambiando para poner el paciente en el centro del sistema, siendo uno de sus objetivos la toma de decisiones compartidas o la libertad de elección de los pacientes. Cuando hablamos de pacientes también nos referimos a familiares, cuidadores, pacientes particulares o representantes de pacientes, pacientes expertos, etc.
Las personas que convivimos con algún problema de salud debemos ser capaces de tomar decisiones sobre lo que queremos hacer y también saber cuales son nuestras necesidades y saber pedirlas. Para poder realizar estas tareas debemos estar formados.
Las decisiones de salud son cosa de todos: todos somos o seremos pacientes!
¿Fases en las que pueden participar los pacientes?
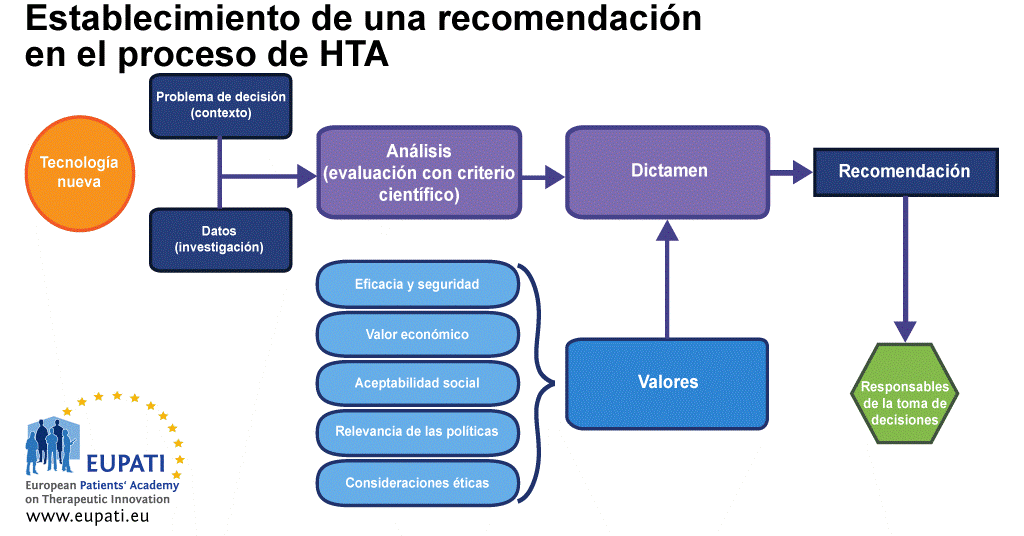
En principio, los pacientes pueden participar en todas las fases aportando su experiencia y su punto de vista como paciente.
Las estrategias para la participación de los pacientes en la HTA varían según cada sistema sanitario y país. Hay sitios en que la participación es con intervención directa de los pacientes, otros en que solamente se les consultan determinados puntos, y en otros en que se les informa y ya está.
Cada agencia tiene que tener su propia guía de participación.
Es importante incluir la experiencia de los cuidadores en las guías. Estas personas nos pueden explicar cómo les afecta en su vida diaria desarrollar ese rol, como por ejemplo, tener que dejar de trabajar.
Lamentablemente, no se dispone de evidencia, ni existe acuerdo, sobre cuál es el método o la combinación de métodos más adecuada para que los pacientes contribuyan a todas las fases de HTA. Es, por tanto, necesario reflexionar sobre el diseño metodológico a utilizar para lograr una participación significativa y efectiva de manera que los pacientes puedan contribuir al proceso de HTA teniendo en cuenta el objetivo, tiempo y recursos disponibles.
Metodología para participar
Existen organismos, como HTAi (https://htai.org/interest-groups/pcig/resources/) e ISPOR (http://www.ispor.org/member-groups/special-interest-groups/patient-centered), que trabajan para desarrollar la base empírica y proporcionar repositorios de materiales sobre la participación del paciente.
El HTA Core Model® (versión 3.0) es un modelo creado por EUnetHTA[2](una red de organizaciones designadas por el gobierno, agencias regionales y organizaciones sin ánimo de lucro que crean o colaboran en los procesos de HTA en Europa) que proporciona directrices técnicas detalladas para los organismos de HTA, y describe los tipos y las fuentes de evidencia que son necesarios para los procesos de HTA. Los pacientes se incluyen como potenciales fuentes de evidencia.
El modelo consta de los siguientes tres componentes, cada uno con un propósito específico:
1. Un conjunto estandarizado de preguntas HTA (la ontología) permite a los usuarios definir sus preguntas específicas de investigación dentro de una estructura jerárquica.
2. Orientación metodológica para ayudar a responder las preguntas de investigación.
3. Una estructura de informes común para presentar los resultados en un formato estandarizado de “par de preguntas y respuestas”.
Los Principios Rectores sobre el uso del modelo principal de HTA proporcionan la funcionalidad básica de la aplicación del modelo en varias configuraciones.
Se puede acceder al modelo HTA Core de forma gratuita, pero está sujeto a la licencia del modelo HTA Core.
Valores incluidos en las guías sobre la participación de los pacientes
Cada HTA de cada región, país… hace su propia guía de su forma de trabajar y la metodología que va a seguir para la participación de los pacientes, tal y como dijimos antes.
Los valores especificados a continuación, son el resultado de un ejercicio de creación de consenso realizado por HTAi, las organizaciones de pacientes, la academia, las agencias de HTA y la industria, se recibieron aportes de 150 encuestados en 39 países.
Estos valores sobre cómo debe ser la participación de pacientes en HTA que deben recoger las guías europeas son:
Pertinencia -Los pacientes tienen conocimientos, perspectivas y experiencias que son únicos y contribuyen a una evidencia esencial para HTA.
Justicia– Los pacientes tienen el mismo derecho a contribuir en el proceso de HTA que otras partes interesadas, así como a tener acceso a los procesos que permiten una implicación efectiva.
Equidad- La participación de los pacientes en los procesos de HTA contribuye a la equidad, ya que busca comprender las necesidades diversas de los pacientes con determinados problemas de salud frente a los estrictos requisitos de un sistema sanitario que pretende distribuir los recursos de forma equitativa entre todos sus usuarios.
Legitimidad- La participación de los pacientes permite que los afectados por las decisiones o recomendaciones de los procesos de HTA participen en ellos, lo que contribuye a la transparencia, la responsabilidad y la credibilidad del proceso de toma de decisiones.
Capacitación– Los procesos de participación de los pacientes se ocupan de eliminar las barreras existentes para la participación de los pacientes en los procesos de HTA, y capacitan a los pacientes y las organizaciones de HTA con el fin de facilitar la colaboración.
¿Qué deben hacer las asociaciones de pacientes para poder participar en evaluaciones de HTA?
Las organizaciones de pacientes deben considerar lo siguiente:
- Asegurarse de que los que hablen en su nombre estén formados en cuanto a la naturaleza del proceso de HTA, tanto en su papel para la asignación de recursos sanitarios como en los aspectos científicos y económicos.
- En los casos en los que no haya actividades de participación de pacientes o estas sean escasas, acercarse a los organismos de HTA proactivamente y sugerir, con propuestas claras, el modo en que se puede lograr la participación de los pacientes.
- Comprender los procesos de HTA: reunirse con el personal de HTA, seguir las directrices y los plazos, usar los glosarios que estén disponibles.
- Aprender de la experiencia de otras organizaciones de pacientes y colaborar con ellos.
- Mantener la transparencia: declarar (publicar) y diversificar el apoyo financiero, y disponer de un marco claro y explícito para cooperar con el sector.
¿Dónde están los organismos de evaluación de HTA?
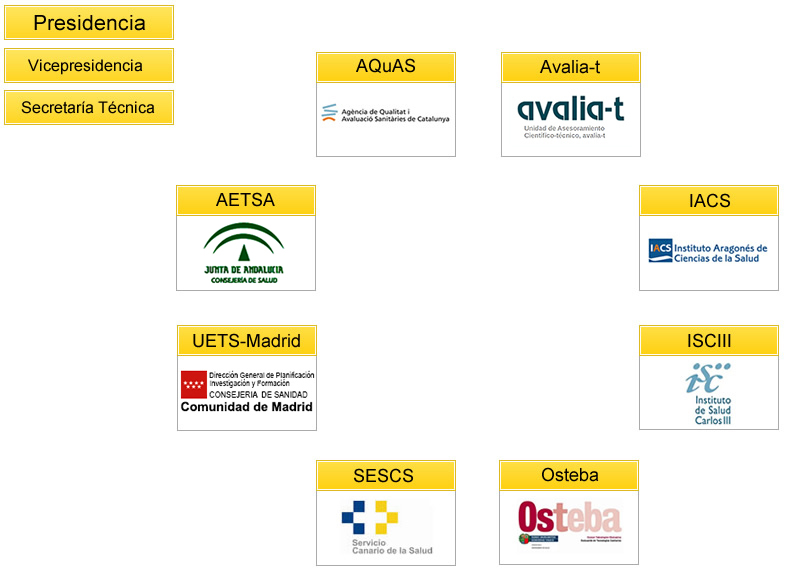
En la imagen se ven las agencias que forman parte de RedETS, en España .
Actividades para participación del paciente. Proceso general HTA[4]
Algunas propuestas por parte de Eupati a los organismos de HTA que se pueden poner en marcha para la participación del paciente en procesos generales de HTA:
Difusión y formación
- Elaborar materiales de orientación sobre los distintos roles que pueden asumir los pacientes dentro de los procesos de HTA.
- Proporcionar un único punto de contacto para los problemas relacionados con la participación de los pacientes.
- Preparar presentaciones y talleres de formación para los representantes de organizaciones de pacientes, sobre HTA y la participación de los pacientes.
- Evaluar y comunicar el impacto de los pacientes, para demostrar que pueden marcar la diferencia.
- Mantener reuniones sobre HTA en público, hasta donde sea posible.
- Facilitar un glosario de términos específicos de HTA en los idiomas pertinentes.
- Anunciar los próximos HTA, e incluso advertirlo a través de boletines regulares, e invitar activamente a las organizaciones de pacientes para que participen.
- Favorecer el desarrollo de grupos de apoyo entre pares para los pacientes que participen con organismos de HTA individuales.
Mayor participación o participación más amplia
- Incluir pacientes al realizar cambios en los procesos de HTA que sean potencialmente significativos.
- Considerar el uso de métodos participativos durante el desarrollo de procesos de HTA.
- Incluir pacientes expertos como miembros profanos en la materia, o además de miembros profanos en la materia, en los comités de HTA, no solo como colaboradores en HTA específicos. Estos miembros deben tener voto de pleno derecho.
Compensación
Hay que admitir que en muchos casos los pacientes que participan en actividades lo hacen voluntariamente, de forma individual o como miembros de una organización. Por lo tanto, se debe tener en cuenta lo siguiente:
- Compensar el tiempo total invertido y los gastos asociados.
- La compensación debe ser justa y adecuada al tipo de compromiso. Teóricamente, el socio organizador pagaría directamente (en lugar de reembolsar) los gastos de desplazamiento.
- También debería considerarse la posibilidad de asumir los gastos incurridos por las organizaciones de pacientes en la identificación o el apoyo a los pacientes para su participación en las actividades (por ejemplo, grupos de apoyo entre pares, formación y preparación).
- Ayudar a organizar la logística de participación de los pacientes, incluidos los desplazamientos o el alojamiento.
En HTA individuales:
Identificar y priorizar qué tecnologías evaluar
• Desarrollar un sistema para que los pacientes propongan tecnologías para HTA.
Alcance (desarrollo de un marco para una HTA individual)
• Consultar con las organizaciones de pacientes sobre el borrador del alcance utilizando plantillas para envíos escritos.
• Invitar a las organizaciones de pacientes a reuniones de consulta oral para participar en la discusión sobre el alcance de la HTA.
Evaluación y desarrollo de recomendaciones / pautas
• Invitar a las organizaciones de pacientes a nominar expertos clínicos y pacientes para asistir a las reuniones del comité de HTA.
• Invitar a presentaciones por escrito de pacientes / cuidadores individuales y organizaciones de pacientes para formar parte de la base de evidencia considerada por el comité.
• Proporcionar plantillas, documentos de orientación y asistencia telefónica para quienes completen presentaciones escritas y se preparen para actuar como pacientes expertos en las reuniones.
• Invitar a realizar presentaciones orales de pacientes / cuidadores individuales en las reuniones del comité, es decir, testimonios personales.
• Proporcionar resúmenes fáciles de leer de la documentación enviada antes de las HTA individuales.
• Dar acceso gratuito para los pacientes a cualquier publicación original que forme parte de la evidencia HTA.
• Desarrollar un cuestionario para los pacientes que asisten a las reuniones, que se emitirá después de cada HTA, que incorpore los resultados en la revisión general de la participación del paciente. Así se podrá evaluar la participación de forma sistemática.
Revisión y difusión de los resultados de HTA
• Resumir las aportaciones de los pacientes en los documentos de resultados de HTA y cómo se utilizaron para alcanzar la recomendación final. Cuando las sugerencias de los pacientes no se incluyan en la recomendación final, proporcionar una explicación escrita debidamente justificada.
• Proporcionar versiones en lenguaje fácil de los documentos de resultados HTA.
• Invitar a realizar comentarios por escrito sobre los borradores de los resultados de la HTA de pacientes que participan en la HTA y de otros que no pudieron participar (por ejemplo, por razones de salud).
• Desarrollar y difundir un sistema claro para que los pacientes apelen las decisiones de HTA.
• Involucrar a los pacientes en la revisión de los procesos de participación del paciente.
Acuerdo por escrito
Realizar un acuerdo por escrito para definir claramente: la actividad y sus objetivos, la naturaleza de la interacción durante la actividad, el consentimiento (si procede), su divulgación, las cláusulas de confidencialidad, la compensación, la privacidad de los datos, el cumplimiento, una declaración de conflicto de intereses y los plazos de tiempo. La interacción solo puede tener lugar sobre la base de un acuerdo por escrito que, como mínimo, declare los elementos básicos de la colaboración (por ejemplo, reglas de participación, cumplimiento, propiedad intelectual, pagos financieros).
Se debe tener cuidado de que los acuerdos por escrito sean claros y no limiten el uso compartido de los conocimientos pertinentes.
Algunas barreras y soluciones sobre la participación de pacientes[5]:
- El escenario (lugar, personas, horario…): no es fácil llegar a un sitio en el que sabes que tienes que realizar aportaciones delante de otras personas que tienen mucho conocimiento técnico, a veces el llegar si se tienen limitaciones físicas no es sencillo, y el horario a veces tampoco ayuda (problema de necesidad de acompañante/cuidador para levantarte y de tu propio estado físico). Una solución puede ser capacitar a la persona para que se sienta cómoda, adaptarse a las necesidades de los participantes, etc.
- Dificultad con el vocabulario empleado o con los procesos o metodología que deben seguir los/las participantes. Una solución puede ser tener una persona o un grupo de contacto y de apoyo cuando se ha pedido una participación. Formar a las personas que participarán.
- Para la participación: que la participación sea basada en criterios o valores, no solamente clínica. Presentar los resúmenes de las recomendaciones que puedan comprender los pacientes, en “lenguaje fácil”.
- Representación: representantes que expongan las propuestas de los pacientes y hablen en nombre del mayor grupo de ciudadanos posible y no de un grupo de pacientes concreto cuando así se necesite para la evaluación. Esto se puede ir trabajando, por ejemplo, mediante la inclusión de pacientes fijos en los comités.
- Generalmente la persona actúa de forma voluntaria, pero tiene unos gastos y un tiempo que se debe valorar.
- Aportaciones: Utilizar las propuestas de los grupos de pacientes para poner de relieve la importancia relativa de los criterios asociados con la toma de decisiones (como los resultados sanitarios, la equidad y la igualdad y sus implicaciones jurídicas, éticas y psicosociales). Podría tratarse de una opinión o basarse en estudios empíricos (como las encuestas).
- Comunicar adecuadamente las oportunidades de participación, igual que se alienta a las asociaciones de salud a acercarse a las organizaciones de HTA.
¿Pacientes, ciudadanía… quién debe participar?
No todas las asociaciones están profesionalizadas ni cuentan con personas formadas para según qué intervenciones, según el objetivo de información, de trabajo o de colaboración se tiene que plantear el perfil de la persona que se necesita, por ejemplo:
– formado o no formado en evaluación o en bioética
– que sea capaz de hablar de una patología o de cualquiera
– que haya tenido esa enfermedad o no
– tipo de usuario: cuidador, paciente, ciudadanía…
– que hable diferentes idiomas como inglés
– si se remunerará o no la participación
– etc.
No solo por convivir con una enfermedad crónica o pertenecer a una asociación de salud se tiene formación para participar en evaluación de HTA, hay que formarse para poder participar.
Más información:
http://aquas.gencat.cat/ca/inici
[1] WHO Quality of Life Assessment Group. (1996). Que es calidad de vida? / Grupo de la OMS sobre la calidad de vida. Foro mundial de la salud 1996 ; 17(4) : 385-387
[2] https://www.eunethta.eu/hta-core-model/
[3] https://redets.mscbs.gob.es/conocenos/quienesSomos/home.htm
[4] Hunter A, Facey K, Thomas V, Haerry D, Warner K, Klingmann I, May M and See W (2018) EUPATI Guidance for Patient Involvement in Medicines Research and Development: Health Technology Assessment. Front. Med. 5:231. doi: 10.3389/fmed.2018.00231
[5] Hunter A, Facey K, Thomas V, Haerry D, Warner K, Klingmann I, May M y See W (2018) Orientación EUPATI para la participación del paciente en la investigación y el desarrollo de medicamentos: Evaluación de tecnologías sanitarias. Frente. Med . 5: 231. doi: 10.3389 / fmed.2018.00231


